תוֹכֶן
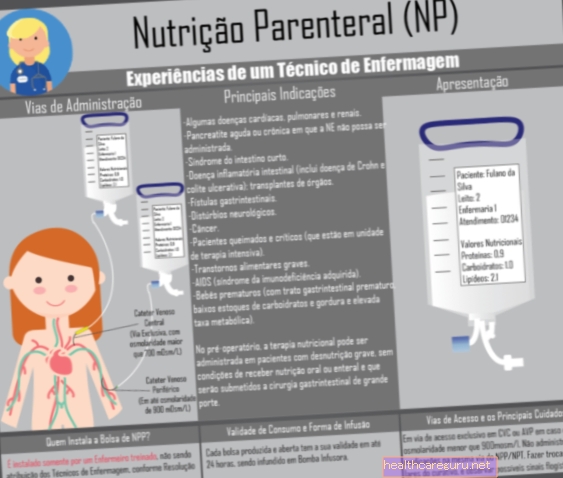
תזונה פרנטרלית, או פרנטרלית (PN), היא שיטה למתן חומרים מזינים הנעשית ישירות לווריד, כאשר לא ניתן להשיג חומרים מזינים באמצעות מזון רגיל. לפיכך, משתמשים בתזונה מסוג זה כאשר לאדם כבר אין מערכת העיכול המתפקדת, מה שקורה לרוב אצל אנשים במצב קריטי מאוד, כמו סרטן קיבה או מעיים בשלב מתקדם מאוד, למשל.
ישנם שני סוגים עיקריים של תזונה פרנטרלית:
- תזונה פרנטרלית חלקית: רק מעט סוגים של חומרים מזינים וויטמינים ניתנים דרך הווריד;
- תזונה פרנטרלית כוללת (TPN): כל סוגי החומרים המזינים והוויטמינים ניתנים דרך הווריד.
באופן כללי, אנשים שעושים אוכל מסוג זה מתקבלים גם הם לבית החולים, כדי לשמור על הערכה רציפה של מצבם הבריאותי, אולם יתכן שבמקרים מסוימים תזונה פרנטרלית נעשית גם בבית, במצבים אלה, על הרופא או האחות להסביר כיצד לנהל את המזון בצורה נכונה.
מתי מצוין
משתמשים בתזונה פרנטרלית על מנת למנוע תת תזונה, במיוחד אצל אנשים שמסיבה כלשהי אין להם מערכת עיכול מתפקדת או שצריכים לתת מנוחה לקיבה או למעי.
מסיבה זו, תזונה פרנטרלית מסומנת גם כאשר לא ניתן לבצע הזנה דרך הפה, אפילו עם שפופרת, בתנאים אופטימליים יותר מ -5 או 7 ימים.
האינדיקציה לתזונה מסוג זה יכולה להיעשות גם בטווח הקצר, כאשר היא נעשית עד חודש אחד, או בטווח הארוך, בהתאם למצב של כל אדם:
| טווח קצר (עד חודש) | לטווח ארוך (יותר מחודש) |
| הסרת חלק גדול מהמעי הדק | תסמונת המעי הקצר |
| פיסטולה אנטריקוטאנית תפוקה גבוהה | חסימת פסאודו מעיים כרונית |
| אנטרוטומיה פרוקסימאלית | מחלת קרוהן חמורה |
| מומים מולדים חמורים | ניתוח מרובה |
| דלקת הלבלב או מחלות מעי דלקתיות קשות | ניוון של רירית המעי עם ספיגה מתמשכת |
| מחלת כיב כרונית | שלב פליאטיבי של סרטן |
| תסמונת צמיחת חיידקים (SBID) | - |
| אנטרוקוליטיס נמק | - |
| סיבוך של מחלת הירשפרונג | - |
| מחלות מטבוליות מולדות | - |
| כוויות נרחבות, טראומה קשה או ניתוח מורכב | - |
| השתלת מוח עצם, מחלת דם או סרטן | - |
| אי ספיקת כליות או כבד הפוגעת במעי | - |
כיצד לנהל תזונה פרנטרלית
לרוב, תזונה פרנטרלית מבוצעת על ידי הצוות הסיעודי בבית החולים, אולם כאשר יש צורך במתן אותה בבית, חשוב להעריך תחילה את שקית המזון, ולוודא שהיא נמצאת בתאריך התפוגה, כי התיק נשאר שלם ושומר על מאפייניו הרגילים.
ואז, במקרה של מתן דרך צנתר היקפי, יש לבצע את הצעד אחר צעד:
- שטפו את הידיים במים וסבון;
- להפסיק כל עירוי של סרום או תרופות הניתנות דרך הקטטר;
- לחטא את חיבור מערכת הסרום באמצעות ספוגית אלכוהול סטרילית;
- הסר את מערכת הסרום שהייתה במקום;
- לאט לאט מזריקים 20 מ"ל של מלח;
- חבר את מערכת התזונה הפרנטרלית.
כל הליך זה חייב להיעשות באמצעות החומר שצוין על ידי הרופא או האחות, כמו גם משאבת מסירה מכוילת שמבטיחה שהמזון יסופק במהירות הנכונה ולזמן שצוין על ידי הרופא.
צעד אחר צעד זה צריך להילמד ולהכשיר יחד עם האחות בבית החולים, כדי לברר ספקות ולהבטיח שלא יתעוררו סיבוכים.
ממה להיזהר במהלך הממשל
בעת מתן תזונה פרנטרלית חשוב להעריך את אתר הכנסת הקטטר, תוך הערכת נוכחות נפיחות, אדמומיות או כאב. אם מופיע אחד מהסימנים הללו, רצוי להפסיק להאכיל פרנטרלית וללכת לבית החולים.
סוג תזונה פרנטרלית
ניתן לסווג את סוג התזונה הפרנטרלית לפי דרך הניהול:
- תזונה פרנטרלית מרכזית: היא נעשית דרך צנתר ורידי מרכזי, שהוא צינור קטן שמונח בתוך וריד קליבר גדול, כמו הווריד הווריד, ומאפשר מתן חומרים מזינים לתקופה הגדולה מ- 7 ימים;
- תזונה פרנטרלית היקפית (PPN): היא מבוצעת באמצעות צנתר ורידי היקפי, המונח בווריד קטן יותר בגוף, בדרך כלל בזרוע או ביד. סוג זה מומלץ לציין כאשר נשמרת תזונה עד 7 או 10 ימים, או כאשר לא ניתן להציב צנתר ורידי מרכזי.
הרכב השקיות המשמשות בתזונה פרנטרלית יכול להשתנות בהתאם לכל אחד מהמקרים, אך לרוב הוא כולל שומנים, גלוקוזה וחומצות אמינו, כמו גם מים ומינרלים וויטמינים שונים.
סיבוכים אפשריים
הסיבוכים שעלולים להיווצר בתזונה פרנטרלית הם מאוד מגוונים ולכן חשוב תמיד לעקוב אחר כל ההנחיות שניתנו על ידי הרופא ואנשי מקצוע אחרים בתחום הבריאות.
ניתן לקבץ את הסוגים העיקריים של הסיבוכים על פי משך ה- PN:
1. טווח קצר
בטווח הקצר, הסיבוכים השכיחים ביותר כוללים סיבוכים הקשורים למיקום הקטטר הוורידי המרכזי, כמו פנאומוטורקס, הידרורקס, דימום פנימי, פגיעה עצבית בזרוע או פגיעה בכלי הדם.
בנוסף, עלולים להתרחש גם זיהום של פצע הצנתר, דלקת בכלי הדם, חסימת הקטטר, פקקת או זיהום כללי על ידי נגיפים, חיידקים או פטריות.
ברמה המטבולית, מרבית הסיבוכים כוללים שינויים ברמות הסוכר בדם, חמצת מטבולית או אלקלוזיס, ירידה בחומצות השומן החיוניות, שינויים באלקטרוליטים (נתרן, אשלגן, סידן) ועליית אוריאה או קריאטינין.
2. לטווח ארוך
כאשר משתמשים בתזונה מאוחרת לטווח ארוך, הסיבוכים העיקריים כוללים שינויים בכבד ובשלפוחית, כמו כבד שומני, דלקת שלפוחית השתן ופיברוזיס פורטלי. מסיבה זו מקובל כי לאנשים יש אנזימי כבד מוגברים בבדיקות דם (טרנסמינאז, פוספטאז אלקליין, גמא-GT ובילירובין כולל).
בנוסף, עלולים להתרחש גם חומצות שומן וקרניטין, שינוי בפלורת המעיים וניוון מהירויות המעי והשרירים.